¿Qué es la encefalitis japonesa?
La encefalitis japonesa es una enfermedad producida por un virus (arbovirus del género flavivirus), transmitida por la picadura mosquitos (de tipo Culex), frecuente en zonas rurales y periurbanas de numerosos países de Asia y del oeste del Pacífico. Es la principal causa de encefalitis viral en muchos países de Asia.
¿Qué síntomas y complicaciones produce?
La mayoría de las infecciones no ocasionan síntomas, pero en algunos casos se producen fiebre repentina, escalofríos, mialgias y confusión mental. En los niños, el dolor gastrointestinal y los vómitos pueden ser los síntomas iniciales dominantes y las convulsiones son muy comunes. Los niños y los ancianos son más susceptibles.
En los casos graves los síntomas cursan de manera rápida y progresiva con dolor de cabeza, fiebre alta y signos meníngeos. Casi la mitad de las personas con un cuadro grave de encefalitis puede quedar con secuelas neurológicas o psiquiátricas graves y un 30% puede fallecer.
¿Cómo se transmite?
Se adquiere por la picadura del mosquito Culex infectado.
Habitualmente, los mosquitos se infectan al picar a animales infectados, como cerdos y aves acuáticas. La enfermedad se produce predominantemente en zonas rurales y periurbanas, donde los humanos viven más cerca de estos animales.
No es posible la transmisión de persona a persona.
¿Cómo podemos prevenirla?
Hay vacunas seguras y eficaces frente a la encefalitis japonesa; habitualmente están integradas en los programas de vacunación infantil de los países endémicos.
En algunos casos la vacunación está indicada en los viajeros.
También deben adoptarse precauciones personales para reducir la exposición a las picaduras de los mosquitos (ropa y repelentes de insectos adecuados para la piel y los tejidos, telas mosquiteras, espacios con aire acondicionado…), principalmente durante el atardecer y por la noche.
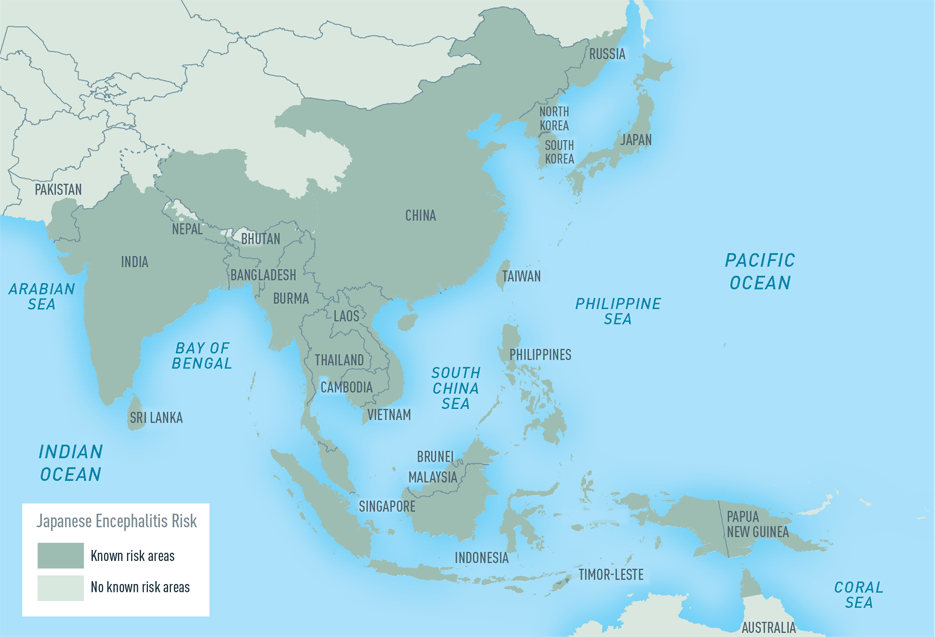
¿En qué países hay riesgo?
Actualmente, 24 países de las regiones de Asia sudoriental y el Pacífico occidental tienen transmisión endémica de encefalitis japonesa (ver mapa), donde se producen anualmente alrededor de 60.000 casos.
El riesgo para los viajeros a estos países es habitualmente bajo, se estima en menos de 1 caso por millón de viajeros. Pero el riesgo se incrementa cuando los viajes son más prolongados y mayor es la proporción del tiempo en zonas rurales (campos de arroz, áreas con explotaciones porcinas…), con actividades al aire libre y durante las épocas del año de mayor transmisión (más alto durante y tras el monzón, la estación de lluvias); los alojamientos con medidas de protección frente a insectos y la protección personal reducen los riesgos.
Fuente: CDC (Yellow Book)
¿De qué vacuna de encefalitis japonesa disponemos en España?
Aunque existen cuatro tipos de vacunas frente a la encefalitis japonesa en el mundo.
En España se dispone de una vacuna inactivada frente a la enfermedad, que se llama Ixiaro.
Es una vacuna inactivada, adyuvada con aluminio, que se administra por vía intramuscular.
Se encuentra disponible en algunos de los Centros de Vacunación Internacional y puede ser adquirida (con receta médica) en las farmacias.
¿Quién debe vacunarse?
Los viajeros mayores de 2 meses de edad que se dirijan a zonas endémicas, con estancias en zonas rurales y agrícolas, y especialmente durante la temporada de transmisión, así como también aquellos profesionales (veterinarios, biólogos, agricultores, etc.) que se desplazan a estas zonas.
La indicación personalizada debe realizarse en un Centro de Vacunación Internacional.
¿Dónde me puedo vacunar?
En los Centros de Vacunación Internacional.
¿Cuándo debo vacunarme?
Se recomienda iniciar la pauta de vacunación al menos seis semanas antes de la partida, siendo conveniente que la última dosis se administre al menos 10 días antes de entrar en la zona endémica, con el fin de alcanzar la protección adecuada contra la infección.
¿Cuántas dosis son necesarias?
- Niños de 2 a 35 meses de edad: son necesarias dos dosis de 0,25 ml (no existe presentación pediátrica; se administra media dosis) con una separación de 28 días.
- Niños y adolescentes entre 3 y 18 años de edad: son necesarias 2 dosis (de 0,5 ml cada una), con una separación de 28 días.
- Entre 18 y 65 años: son necesarias 2 dosis (de 0,5 ml cada una), con una separación de 7 días (esta se considera una pauta rápida, igualmente efectiva) o de 28 días.
- Mayores de 65 años: son necesarias 2 dosis (de 0,5 ml cada una), con una separación de 28 días. A esta edad no está aprobada la pauta rápida.
¿Es necesaria una dosis de recuerdo en caso de volver?
Si la exposición persiste, se debe administrar una dosis de recuerdo (tercera dosis) durante el segundo año (es decir, de 12 a 24 meses tras la primovacunación) y antes de volver a la zona de riesgo.
¿Quién no debe vacunarse?
Como norma general aquellas personas que presenten problemas médicos que contraindiquen la administración de esta vacuna y en concreto las personas que han presentado hipersensibilidad a dosis anteriores o a componentes de la vacuna.
Las mujeres embarazadas deben ser evaluadas por su médico.
¿Qué reacciones pueden presentarse?
Puede aparecer reacciones locales leves como enrojecimiento, hinchazón, así como fiebre, dolor de cabeza y malestar.
Enlaces de interés:
- Ficha técnica de la vacuna de la encefalitis japonesa (Ixiaro)
- CAV-AEP. Manual de Vacunas. Encefalitis japonesa
- Yellow Book. Japanese Encephalitis
- Encefalitis japonesa
- Solicitud telemática de cita para un Centro de Vacunación Internacional
- Centros de Vacunación Internacional en Andalucía
- Vacunación para viajes internacionales. Antes, durante y después del viaje
- CAV-AEP: Vacunación del niño viajero