Calendario de Vacunaciones
e Inmunizaciones | 2026
ANDALUCÍA - Todas las edades

Embarazo y Puerperio | 0 meses | 2 meses | 4 meses | 6 meses | 11 meses | 12 meses | 15 meses | 2 años | 3 años | 4 años | 6 años | 12 años | 13 años | 14 años | 15 años | 18 años | 21 años | 60 años | 65 años | 66 años | 67 años | 70 años | 80 años | +80 años | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Virus, respiratorio sincitial | Ac anti-VRS1 | |||||||||||||||||||||||||
Tétanos, difteria y tosferina | Tdpa 2 | DTPa | DTPa | DTPa | DTPa3 | Tdpa4 | Tdpa4 | Td5 | Td5 | Td5 | ||||||||||||||||
Poliomielitis | VPI | VPI | VPI | VPI3 | ||||||||||||||||||||||
Hepatitis B | HB6 | HB | HB | HB | HB7 | |||||||||||||||||||||
Haemophilus | Hib | Hib | Hib | |||||||||||||||||||||||
Rotavirus8 | RV | RV | ||||||||||||||||||||||||
Neumococo conjugada | VNC | VNC | VNC | VNC | VNC9 | |||||||||||||||||||||
Meningococo B10 | MenB | MenB | MenB | |||||||||||||||||||||||
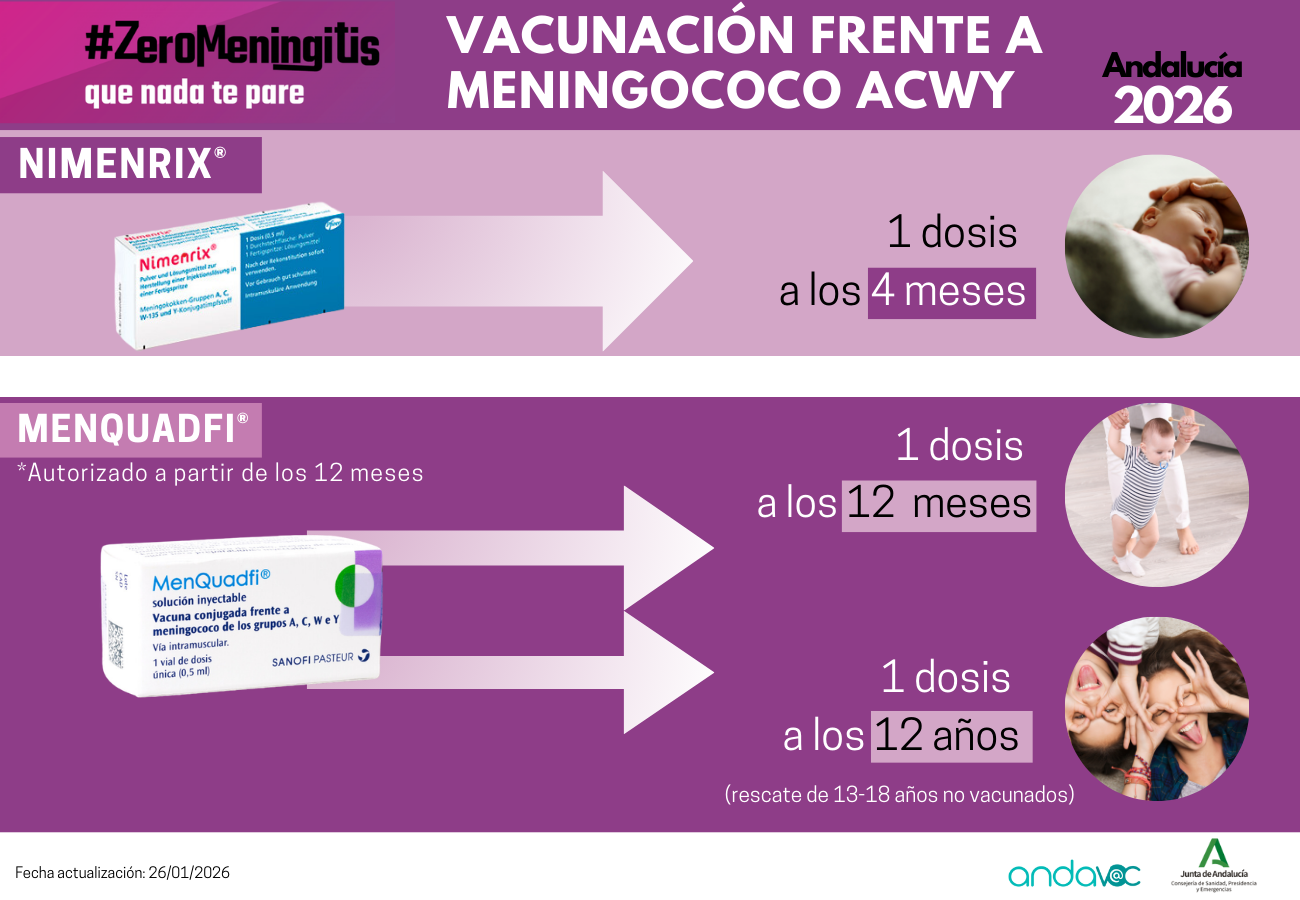
Meningococo ACWY | Men ACWY11 | Men ACWY12 | Men ACWY13 | Men ACWY13 | ||||||||||||||||||||||
Triple vírica | TV | TV14 | TV15 | |||||||||||||||||||||||
Varicela | VVZ | VVZ16 | VVZ17 | |||||||||||||||||||||||
Papilomavirus | VPH18 | VPH18 | ||||||||||||||||||||||||
Gripe | Gripe19 | Gripe anual 20 | Gripe anual 21 | |||||||||||||||||||||||
COVID | COVID22 | COVID23 | ||||||||||||||||||||||||
Herpes zóster | HZ24 | HZ24 | ||||||||||||||||||||||||

Vacunación sistemática

Vacunación de rescate para personas no inmunizadas
Documentación técnica
Calendario de Vacunaciones de Andalucía 2026 (Instrucción DSGPyOF-1/2026)
Calendario de Vacunaciones e Inmunizaciones de Andalucía 2026 (Instrucción DSGPyOF-1/2026).
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Sanidad, Presidencia y Emergencias.
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Sanidad, Presidencia y Emergencias.
- Fecha creación/actualización: 26 de enero de 2026
- Tamaño documento: 1,2 MB
- Acceder al documento
Calendario de Vacunaciones de Andalucía 2026 (Instrucción DSGPyOF-1/2026) (cambios resaltados)
Calendario de Vacunaciones e Inmunizaciones de Andalucía 2026 (Instrucción DSGPyOF-1/2026) (cambios resaltados).
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Sanidad, Presidencia y Emergencias.
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Sanidad, Presidencia y Emergencias.
- Fecha creación/actualización: 26 de enero de 2026
- Tamaño documento: 1,2 MB
- Acceder al documento
Cartel Calendario de Vacunaciones e Inmunizaciones Andalucía | 2026
Cartel imprimible con el calendario de vacunaciones e inmunizaciones 2026 de Andalucía.
- Fecha creación/actualización: 27 enero 2026
- Tamaño documento: 3,9 MB
- Acceder al documento
Guía visual de las vacunas empleadas en el Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía | 2026
Guía visual de las vacunas empleadas en el Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía | 2026.
Infografía a color.
Consejería de Sanidad, Presidencia y Emergencias.
Dirección General de Salud Pública y Ordenación Farmacéutica. Servicio Andaluz de Salud.
Infografía a color.
Consejería de Sanidad, Presidencia y Emergencias.
Dirección General de Salud Pública y Ordenación Farmacéutica. Servicio Andaluz de Salud.
- Fecha creación/actualización: 26 enero 2026
- Tamaño documento: 1,9 MB
- Acceder al documento
Novedades del calendario de vacunaciones para Andalucía 2026 (presentación con fines docentes)
Calendario de vacunaciones Andalucia 2026 (presentación con fines docentes)
(18.02.2026)
(18.02.2026)
- Fecha creación/actualización: 18 febrero 2026
- Tamaño documento: 3,1 MB
- Acceder al documento
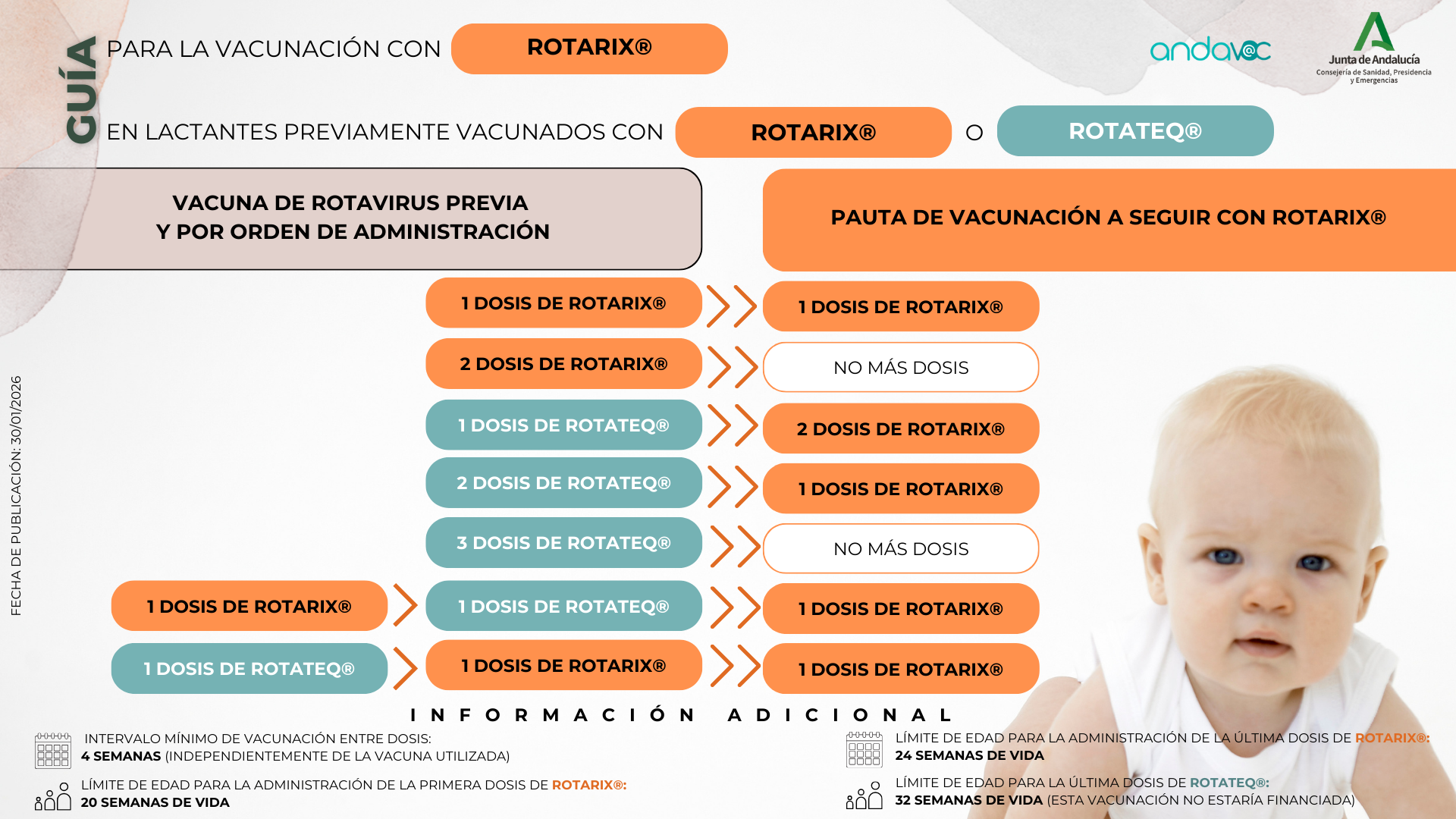
Calendarios acelerados de Vacunaciones en Andalucía-2026
Calendarios acelerados de Vacunaciones en Andalucía 2026.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Sanidad, Presidencia y Emergencias.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Sanidad, Presidencia y Emergencias.
- Fecha creación/actualización: 17 febrero 2026
- Tamaño documento: 834 KB
- Acceder al documento
Consentimiento informado Vacunación en Centros Educativos de Andalucía, curso 2025-26
Cuestionario a cumplimentar por la madre, padre o tutor para la vacunación en centros educativos.
Curso 2025-26
Curso 2025-26
- Fecha creación/actualización: marzo 2026
- Tamaño documento: 217 KB
- Acceder al documento
Documentación técnica
Calendario de Vacunaciones de Andalucía 2025 (Instrucción DSGPyOF-1/2025)
Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía 2025 (Instrucción DSGPyOF-1/2025).
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Salud y Consumo.
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Salud y Consumo.
- Fecha creación/actualización: 20 de febrero de 2025
- Tamaño documento: 3 MB
- Acceder al documento
Calendario de Vacunaciones de Andalucía 2025 (Instrucción DSGPyOF-1/2025) (cambios resaltados)
Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía 2025 (Instrucción DSGPyOF-1/2025) (cambios resaltados).
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Salud y Consumo.
Guía para Profesionales.
Dirección General de Salud Pública y Ordenación Farmacéutica.
Consejería de Salud y Consumo.
- Fecha creación/actualización: 20 de febrero de 2025
- Tamaño documento: 3 MB
- Acceder al documento
Cartel Calendario de Vacunaciones e Inmunizaciones Andalucía | 2025
Cartel imprimible con el calendario de vacunaciones e inmunizaciones 2025 de Andalucía.
- Fecha creación/actualización: 20 febrero 2025
- Tamaño documento: 3,8 MB
- Acceder al documento
Nota conjunta aclaratoria Instrucciones relativas calendario vacunal | Dic 2024
Nota conjunta aclaratoria Instrucciones relativas calendario vacunal 2025.
Dirección General de Asistencia Sanitaria y Resultados en Salud / Dirección General de Gestión Económica.
Servicio Andaluz de Salud.
Dirección General de Asistencia Sanitaria y Resultados en Salud / Dirección General de Gestión Económica.
Servicio Andaluz de Salud.
- Fecha creación/actualización: 13 diciembre 2024
- Tamaño documento: 399 KB
- Acceder al documento
Calendario 2025 en diferentes idiomas
2025 ANDALUSIA ROUTINE VACCINATION AND IMMUNISATION SCHEDULE
2025 ANDALUSIA ROUTINE VACCINATION AND IMMUNISATION SCHEDULE.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en inglés.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en inglés.
- Fecha creación/actualización: 1 marzo 2025
- Tamaño documento: 1,2 MB
- Acceder al documento
2025 SYSTEMATISCHER IMPF-UND IMMUNISIERUNGSKALENDER
2025 SYSTEMATISCHER IMPF-UND IMMUNISIERUNGSKALENDER .
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en alemán.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en alemán.
- Fecha creación/actualización: 1 marzo 2025
- Tamaño documento: 1,2 MB
- Acceder al documento
2025 CALENDRIER SYSTÉMATIQUE DES VACCINATIONS ET DES IMMUNISATIONS
2025 CALENDRIER SYSTÉMATIQUE DES VACCINATIONS ET DES IMMUNISATIONS.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en francés.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en francés.
- Fecha creación/actualización: 1 marzo 2025
- Tamaño documento: 1,2 MB
- Acceder al documento
2025 CALENDARIO SISTEMATICO VACCINALE E DELLE IMMUNIZAZIONI
2025 CALENDARIO SISTEMATICO VACCINALE E DELLE IMMUNIZAZIONI.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en italiano.
Cartel del Calendario Sistemático de Vacunaciones e Inmunizaciones de Andalucía para 2025, en italiano.
- Fecha creación/actualización: 1 marzo 2025
- Tamaño documento: 1,2 MB
- Acceder al documento